Nicht jeder Diabetes Typ 2 kann mit gesünderem Lebensstil und blutzuckersenkenden Tabletten dauerhaft behandelt werden. Ist die Insulinproduktion eingeschränkt oder auch die Insulinresistenz hoch, muss für optimale Blutzuckerwerte zusätzlich körperfremdes Insulin gespritzt werden. Damit Insulin seine Wirkung freisetzen kann, muss es in das Unterhautfettgewebe mit einer Nadel injiziert werden.
Beim Diabetes Typ 1 fehlt das Hormon Insulin gänzlich. Bei diesem Diabetestyp ist eine Insulintherapie lebensnotwendig.
Für alle insulinpflichtigen Betroffenen gilt, dass das Insulin seine gewünschte Wirkung entfalten kann, wenn es am richtigen Ort im Unterhautfettgewebe eingebracht wird. Dabei kommen der Insulinpen mit Pennadel oder eine Insulinpumpe mit Katheter zum Einsatz. Deren Handhabung erlernen die Betroffenen durch Diabetes-Schulungen in der Klinik oder Diabetespraxis.
Blutzucker messen, Insulin spritzen - täglich, viele Male - das ist für viele Betroffene eine große Hürde, denn das Piksen tut weh.
Sich selbst zu spritzen kostet Überwindung
Einigen Betroffenen fällt es gerade zu Beginn einer Insulinpflicht schwer, sich mehrere Male täglich Insulin zu injizieren. Wird eine "Spritzphobie" entwickelt, fällt das Spritzen deutlich schwerer. Oft müssen dann Angehörige das Insulin verabreichen. In Diabetesschulungen lernen die Patienten das richtige Ansetzen des Insulinpens und welche Nadellänge für sie optimal ist. Dann ist das Einstechen der Nadel in die Haut nicht so schmerzhaft.
Heute erleichtern Insulinpens mit kurzen Nadeln und Pens mit nicht sichtbaren Nadeln die tägliche Therapie. Eine elektromechanische oder auch mechanische Auslösung der Nadel auf "Knopfdruck" ist für Betroffene hilfreich, die sich selbst die Pennadel nicht in die Haut stechen können.
Wird eine Insulinpumpe verwendet, muss sich der Betroffene eine Kathedernadel in das Unterhautfettgewebe setzen. Die Nadel ist über einen Schlauch mit der Insulinpumpe verbunden. Das Setzen des Katheders muss erlernt werden, der Piks ist spürbar.
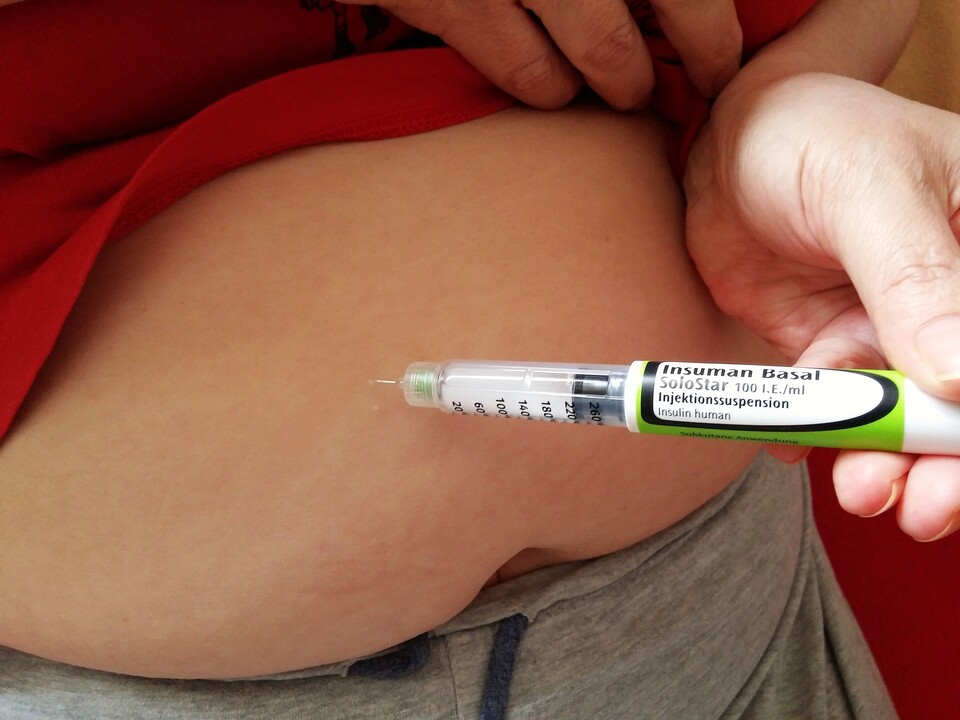
Wo spritze ich und wie geht das?
Insulin wird in das Unterhautfettgewebe gespritzt, damit es optimal wirken kann. Geeignete Stellen, an denen das Fettgewebe ausreichend dick dafür ist, sind der Bauch, das Gesäß und die Oberschenkel. Je nachdem, welches Insulin gespritzt wird, eignen sich unterschiedliche Körperregionen: Am schnellsten geht Insulin ins Blut mit einer Injektion in das Bauchfettgewebe. Etwas länger dauert es am Gesäß, am längsten dauert die Aufnahme ins Blut über die Injektion am Oberschenkel. Der Oberarm ist für die Selbstinjektion nur bedingt geeignet.
Körperstellen für die Insulinspritze
- Bauch: unterer Bauchbereich von der linken bis zur rechten Hüfte
- Oberschenkel: äußerer Bereich der Oberschenkel
- Gesäß: oberer Gesäßbereich
- Oberarm: unterhalb der Schulter (nur mit Schulung des Diabetesteams)
Für die Injektion sollte eine Hautfalte zwischen Daumen und Zeigefinger gebildet werden, was besonders bei schlanken Patienten mit wenig Bauchfett hilfreich ist.
Alternativ kann auch eine kürzere Nadellänge für den Pen gewählt werden – bei 4 mm Nadellänge können die Betroffenen auf eine Hautfalte oft verzichten.
Damit der Pen das Insulin vollständig abgeben kann, sollte die Nadel nicht zu früh von der Einstichstelle entfernt werden, sondern noch einige Sekunden verbleiben. Ansonsten könnte eine zu geringe Dosis zu erhöhten Blutzuckerwerten führen.
Tipp für den Alltag: Am besten einfach bis Zehn zählen, bevor die Nadel herausgezogen wird.
Das geht gar nicht
Blaue Flecken, Leberflecken, Schwangerschaftsstreifen, Narbengewebe und Tattoos sind generell keine geeigneten Einstichstellen für die Insulinspritze.
Einstichstelle wechseln
Ihre liebste Spritzstelle würden Sie auch im Schlaf finden? Gerade dann ist es wichtig, genau dieser Lieblingsstelle ausreichend Erholung zu gönnen: Wer den Pen immer an derselben Stelle ansetzt, riskiert auf Dauer Beulen durch eine Vermehrung des Unterhautfettgewebes (Lipohypertrophie). Wahrscheinlich entstehen diese Beulen durch die erhöhte Konzentration von zugeführtem Insulin.
Langfristig können diese Veränderungen im Unterhautfettgewebe die Insulinaufnahme in den Blutkreislauf verzögern und in der Folge auch schwankende Blutzuckerwerte hervorrufen.
Zur Vorbeugung einer Lipohypertrophie ist mit jeder Injektion die Einstichstelle zu wechseln, am besten mit einem „Sicherheitsabstand“ von 2-4 cm zur vorherigen Stelle.
Eine praktische Orientierung bietet dafür ein Rotationsschema. Der Bereich um den Bauchnabel wird in vier Quadranten geteilt – jede Woche wird der Quadrant dann im Uhrzeigersinn gewechselt. Diese Einteilung funktioniert natürlich auch am Oberschenkel.
Welcher Insulinpen ist der Richtige
Es werden entweder Fertigpens oder wiederverwendbare Pens vom Arzt verschrieben. In den Fertigpens befindet sich bereits eine Insulinampulle. Deshalb muss nur noch eine Nadel aufgeschraubt werden. Ist das Insulin verbraucht, wird der Pen komplett entsorgt.
In wiederverwendbaren Pens muss eine Insulinpatrone eingesetzt und eine Nadel aufgeschraubt werden. Ist die Patrone leer, wird nur diese ausgetauscht und der Pen weiterhin benutzt.
Die Pennadeln sind Einmalprodukte und sollten nach jeder Injektion ausgetauscht werden.
Der Markt der Insulinpens ist groß. Das Diabetesteam hilft bei der Auswahl des richtigen Pens, der für das verwendete Insulin und die Therapie passend sein muss. Auf Diabetiker-Veranstaltungen gibt es oft Gelegenheit neue Technologien in der Diabetestherapie zu erfahren.
Insulinpens, Insulinpumpen und auch Blutzuckermesssysteme werden ständig weiterentwickelt. Es kann durchaus eine Zeit dauern, bis jeder Betroffene "seinen" Pen oder "seine" Insulinpumpe gefunden hat.
Insuline in der Diabetes-Therapie
Es gibt Unterschiede in der Art des Insulins: Kurz wirksame und lang wirksame Insulinsorten. Patienten, die ein Mischinsulin oder NPH-Insulin vom Arzt verschrieben bekommen, erhalten somit eine Mischung aus beiden Insulinarten. Andere Patienten müssen kurz wirksames und lang wirksames Insulin separat injizieren.
Bei allen Insulintherapien ist das Ziel, die Funktion einer intakten Bauchspeicheldrüse nachzuahmen und damit den Regelkreis der Blutzuckereinstellung zu optimieren. Es werden Blutzuckerwerte im Normbereich angestrebt.
Insulinsorte entscheidet über die Spritzstellen
Je nach Wirksamkeitsdauer der Insulinsorte muss die entsprechende Körperstelle für das Spritzen genutzt werden. Gemeinsam mit dem Diabetesteam wird die geeignete Insulinspritztechnik besprochen.
Goldene Regeln beim Insulin spritzen
- Gleiche Tageszeit – gleiche Zone
Eine gleichmäßige, konstante Insulinwirkung wird erreicht, wenn das Medikament zur selben Tageszeit in die selbe Zone gespritzt wird mit bis zu 4 cm Abstand zur vorherigen Einstichstelle.
- Rotationsschema beachten
Das rotierende Spritzschema für die jeweilige Körperregion hilft, sich gleich ab Beginn der Injektionstherapie einen routinierten Wechsel der Einstichstellen einzuprägen. Das Diabetesteam kennt die verschiedenen Spritzschemata und kann Diabetespatienten fachlich beraten.
- Körperstelle vor Einstich prüfen
Vor jeder Injektion ist die Einstichstelle zu überprüfen. Entzündungen, Wunden, Muttermale, Haarwurzeln, Narben, Tattoos oder ähnliches sollten für eine Injektion gemieden werden.
- Hygiene einhalten
Beim Spritzen ist auf saubere Hände zu achten. Die ausgewählte Injektionsstelle ist zuvor zu säubern und zu desinfizieren. Durch die Kleidung zu spritzen sollte vermieden werden.
Folgen von Injektionsfehlern
Wird die notwendige Insulinmenge nicht korrekt injiziert, sind kurzfristig und oder auch langfristig schwankende Blutzuckerwerte die Folge. Injektionsfehler können zu Irritationen des Unterhautfettgewebes führen.
Kurzfristige Folgen
- Insulin wirkt zu rasch
- Insulin wirkt zu langsam
- Insulin kann nicht richtig aufgenommen werden
- Insulin tritt teilweise wieder aus
Langfristige Folgen
- Lipoatrophie (Schwund des Unterhautfettgewebes, Dellen)
- Lipohypertropie (Schwellung des Unterhautfettgewebes, Beulen)
Der Verband der Diabetes-Beratungs- und Schulungsberufe in Deutschland e.V. ist der Berufsfachverband der Diabetesberater und Diabetesassistenten. Der VDBD hat einen Leitfaden für die Injektion von Insulinfür Patienten herausgegeben.
Beitrag vom 08.10.2019; letzte Aktualisierung am 08.10.2019
Quellen (letzter Abruf Oktober 2019):
https://www.vdbd.de/ueber-uns/publikationen/leitfaeden/